チック症とは、頻繁なまばたきや唐突な首振りなどが見られる神経の病気です。以前は心理的な要因が関係していると思われていましたが、脳が発達段階である児童期から青年期に見られるものである事がわかってきました。
本人の意思とは関係なく、体が突然に動く、声が突然出るという症状が一定期間続くもので、自分ではコントロールがしにくいものです。チック症の場合には一過性ですが、長期に渡り慢性化する同症状のものをトゥレット症候群と呼びます。
チック症の原因はよくわかっていませんが、脳の神経伝達物質の感受性に何か問題があることで起こるのではないかと言われています。また、遺伝的な要素もあるのではないかと考えられています。
チック症の治療は薬物療法を用いますが著効することが少なく、日常生活上での周囲のサポートや理解が必要となります。学校や家庭生活に障害が起こらないようにしてあげることが重要です。
チック症でお困りの方にとって、チック症の原因や症状、治療法などを知ることは重要なことです。このページではチック症について詳しく説明しております。
1.チック症とは?
 チック症とは人間の神経に係わる症状で、脳が発達している段階にある小児期に顕れることが珍しくありません。成長するにしたがって、症状も消失もしくは軽くなっていくのが一般的ですが、成人後まで長引くケースもあります。長期化した病状は、トゥレット症候群という別の診断名が用いられ、難病に指定されています。
チック症とは人間の神経に係わる症状で、脳が発達している段階にある小児期に顕れることが珍しくありません。成長するにしたがって、症状も消失もしくは軽くなっていくのが一般的ですが、成人後まで長引くケースもあります。長期化した病状は、トゥレット症候群という別の診断名が用いられ、難病に指定されています。
チック症は、年齢が18歳未満であり、期間が1か月以上に渡り続く場合、発症したとみなします。米国精神医学会が出版している『精神障害のための診断と統計のマニュアル』の第4版が、診断する際の基準とされています。
病状が突拍子もなく奇妙で、当たり前に生活するなかで違和感があるので、生活を共にしている家族、とくに最も近い存在である母親が最初に気づくことが多いようです。
チック症は、かつて親子や対人による関係性の問題が指摘されていた時代がありました。お子さんにチックの症状が出た保護者の方は、「自分たちの育て方に問題があるのではないか」という悩みを、心理的な療法を中心に解消していた経緯があります。
最近の研究でチック症は、脳内にあるドーパミン受容体に係わりが深く、脳の機能障害として扱われるようになりました。親子で共通した気質を持つなど、遺伝的な要因は指摘されていますが、決して間違った育児の方法が原因ではないことが認識されています。
チックの発症は通常4−6歳が多く、10−12歳の間に最も症状が重くなることが多いと言われます。女児より男児に多い傾向があると報告されています。
2.チック症の症状
 チック症の症状には、音声によるものと動作に特徴を持つものがあります。音声や言語の特徴などの症状を音声チック、体の動きに関する症状を運動チックと呼びます。
チック症の症状には、音声によるものと動作に特徴を持つものがあります。音声や言語の特徴などの症状を音声チック、体の動きに関する症状を運動チックと呼びます。
音声チックの中でも音声は、音声はとくに意味のない「あ~」や「うっ」などの短い発声やせきばらい、耳障りな奇声、「ばか」や「アホ」、「クソババア」や「死ね」などの不快な罵声、また周囲の人や自身が言ったことば尻を何度も繰り返すなどです。
運動チックの中でも、初期に見られるものに、ひんぱんな瞬き(まばたき)や頭を振る動きがあります。表情に関する症状では、顔をしかめる、唇まわりをなめる、口をあける、鼻をぴくつかせる、などがあげられます。
他にも、筋肉がピクリと動く、肩をすくませる、跳びあがる、身体を前後にまげる、スキップをするなど、目的のない突発的な動きが見られます。
チック症についての知識がなく事前に知らされていなければ、チック症の小児は奇妙な感じに捉えられてしまう可能性があります。「この子は、悪意があるのだろうか?」といった誤解を招くかもしれません。これらの症状が1年以上、続く場合は「トゥレット症候群」として扱われることになります。
またトゥレット症候群にまで発展すると、多動性障害や学習障害など別の症状を併発している可能性も高くなり、さらに支障が出てきます。小児科や心療内科、神経症を専門とする医師のもとで詳しく診察を受けるのが良いでしょう。
3.チック症の原因
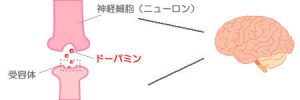
 チック症の原因は判明しているわけではありません。最も有力な説として脳内の神経伝達物質が関係していると言われており、具体的には基底核でのドーパミン神経が過活動となっていることが唱えられています。ドーパミンは、運動の調節やホルモンの分泌に係わり、また精神面への影響力もある伝達物質です。
チック症の原因は判明しているわけではありません。最も有力な説として脳内の神経伝達物質が関係していると言われており、具体的には基底核でのドーパミン神経が過活動となっていることが唱えられています。ドーパミンは、運動の調節やホルモンの分泌に係わり、また精神面への影響力もある伝達物質です。
また、要因として遺伝的な側面も関与していると言われています。チック症に見られる奇異な動きや筋肉運動は、遺伝子や中枢神経といった、本人の意識とは無関係である本質的なところに原因があるといえます。
直接の原因というわけではありませんが、病状を悪化させる、長期化させる後天的な要因として、情緒面でのストレスが指摘されています。周囲の人々に対する気まずさから、ムリに症状を抑えようとすると、心理的には負担になります。かえって、症状がひどくなることも考えられます。
普段は症状があまり出なくても、例えば学校での授業参観日や習い事での発表会など、大勢の人たちの前で緊張することを強いられる場合、症状が増幅するということもあります。チック症は、精神的な影響を受けやすい病気ともいえます。
4.チック症の治療
 チック症の症状があるために日常の生活が困難になる、学校で授業を受けるのに妨げとなる、友人と接触する上で支障がある場合などは、薬物により和らげるという目的で処方されることもあります。
チック症の症状があるために日常の生活が困難になる、学校で授業を受けるのに妨げとなる、友人と接触する上で支障がある場合などは、薬物により和らげるという目的で処方されることもあります。
日常生活や学校生活に大きな問題を生じる場合には、治療薬を処方されることもあります。
治療の方法として、以前は行動療法や心理療法が中心にありました。しかしチック症は脳内の神経に関する病気であることがわかってきた現在、それらの療法は主流でなくなっています。ただ完全に否定するわけではなく、2次的なものに関しては従来のように有益となる場合もあります。
チック症の最も有効な対処法は、家族や周りの人々に理解してもらい、チック症の症状を受け入れてもらい、チック症でお困りの方本人の日常生活が円滑に回ることが大切です。
チック症は、成長するにしたがって自然に収束することも多いため、周囲の人が暖かい目で見守ることが大切です。家族や周りの方々、学校での担任の先生などにもチック症の理解を深めてもらう必要があります。あまり神経質にならずに、症状が出ても、優しく見守っていくスタンスも大切だといえるでしょう。
チック症でお困りの方やそのご家族にとって、チック症の症状は日常生活・学校生活でのストレスの原因にもなり、2次的な症状の出現や悪化なども起こします。有効な薬物もほとんどないため、周囲の方の理解とサポートが重要となります。
また、薬物以外では規則正しい生活や十分に睡眠をとるなど生活面での対処が重要であり、緊張を緩和したりストレスを溜めないようにするなどチック症の悪化に効果をもたらすこともあります。
チック症は年齢とともに収束することも多いと言われており、長期的なサポートが重要となります。このような周りの受け入れ、サポートにより症状の増悪防止も期待できます。どうかあきらめないでください。

 強迫性障害とは、無意味な考えを打ち消すことができずに、不安な状態が続く不安障害のひとつです。常識で考えると、「そんなこと、あるわけない」と否定できるような妄想じみたものです。
強迫性障害とは、無意味な考えを打ち消すことができずに、不安な状態が続く不安障害のひとつです。常識で考えると、「そんなこと、あるわけない」と否定できるような妄想じみたものです。 強強迫性障害の症状には、複数のパターンがあります。例えば、意図せず人に危害を加えてしまうのではないか、といった衝動性に関する強迫観念です。
強強迫性障害の症状には、複数のパターンがあります。例えば、意図せず人に危害を加えてしまうのではないか、といった衝動性に関する強迫観念です。 強迫性障害の原因は、完全には解明されていないのが現状です。ひとつは、心因性や環境的な要素が考えられています。しかし、何かが引き金となり発症するというよりも、もともと原因となるものを持っていて発症するという傾向があります。
強迫性障害の原因は、完全には解明されていないのが現状です。ひとつは、心因性や環境的な要素が考えられています。しかし、何かが引き金となり発症するというよりも、もともと原因となるものを持っていて発症するという傾向があります。 強迫性障害の治療には、薬物を使用する方法と認知行動療法があります。
強迫性障害の治療には、薬物を使用する方法と認知行動療法があります。 パニック障害とは、突然、動悸や息切れ、震え、発汗などの身体症状を伴って、強い不安感・恐怖感におそわれる病気です。このような状態をパニック発作と言います。パニック発作は、
パニック障害とは、突然、動悸や息切れ、震え、発汗などの身体症状を伴って、強い不安感・恐怖感におそわれる病気です。このような状態をパニック発作と言います。パニック発作は、 パニック障害の症状の特徴は、急な動悸や息切れ、震えなどの身体症状と、強い不安感が現れるパニック発作です。このパニック発作で、死を感じたり、気が狂ってしまうのではないかという恐怖を感じたりします。
パニック障害の症状の特徴は、急な動悸や息切れ、震えなどの身体症状と、強い不安感が現れるパニック発作です。このパニック発作で、死を感じたり、気が狂ってしまうのではないかという恐怖を感じたりします。
 パニック発作を起こさないために、日常生活も見直してみましょう。
パニック発作を起こさないために、日常生活も見直してみましょう。 不安神経症とは、不安な感情が強すぎ、日常生活に影響を及ぼす病気です。不安という感情は誰もが経験するもので、不安の理由がはっきりしているのですが、不安神経症では、具体的な理由がないにもかかわらず強い不安を抱いてしまいます。
不安神経症とは、不安な感情が強すぎ、日常生活に影響を及ぼす病気です。不安という感情は誰もが経験するもので、不安の理由がはっきりしているのですが、不安神経症では、具体的な理由がないにもかかわらず強い不安を抱いてしまいます。 不安神経症の症状は、一言で言うと極度の不安を感じることですが、その不安のためにさまざまな身体症状も現れます。普通の不安感情と不安神経症の境目を判断するのは難しいのですが、日常生活に支障をきたしている場合は不安神経症の可能性があります。
不安神経症の症状は、一言で言うと極度の不安を感じることですが、その不安のためにさまざまな身体症状も現れます。普通の不安感情と不安神経症の境目を判断するのは難しいのですが、日常生活に支障をきたしている場合は不安神経症の可能性があります。 不安神経症の原因は、ストレス、環境、性格、遺伝が考えられます。
不安神経症の原因は、ストレス、環境、性格、遺伝が考えられます。 不安神経症の治療を行う前に、身体疾患がないか確認をします。不安神経症と思われる症状が見られ、尿検査・血液検査・
不安神経症の治療を行う前に、身体疾患がないか確認をします。不安神経症と思われる症状が見られ、尿検査・血液検査・ 心身症とは、心の問題が原因となって身体の不調を招く病気のことを言います。同じ病名でも原因が特定される場合と、ストレスが原因ではないかと言われる場合があります。ストレスが身体の不調を引き起こしている場合が心身症と言われるものです。
心身症とは、心の問題が原因となって身体の不調を招く病気のことを言います。同じ病名でも原因が特定される場合と、ストレスが原因ではないかと言われる場合があります。ストレスが身体の不調を引き起こしている場合が心身症と言われるものです。 心身症の症状はあらゆる領域に現れ、身体症状を示します。わかりやすいもので言えば、緊張やストレスで胃が痛くなるいわゆる「神経性胃炎」、周囲からもストレスだと指摘されやすい「十二指腸潰瘍」「過換気症候群」「円形脱毛症」などがあります。
心身症の症状はあらゆる領域に現れ、身体症状を示します。わかりやすいもので言えば、緊張やストレスで胃が痛くなるいわゆる「神経性胃炎」、周囲からもストレスだと指摘されやすい「十二指腸潰瘍」「過換気症候群」「円形脱毛症」などがあります。 心身症の原因はストレスです。心身症は、環境の変化や人間関係、過労、身近な人の死などによるストレスが原因となって起こります。ストレスは自律神経や免疫系、内分泌系に影響を与え、バランスを崩す原因となり、身体に不調が現れるのです。
心身症の原因はストレスです。心身症は、環境の変化や人間関係、過労、身近な人の死などによるストレスが原因となって起こります。ストレスは自律神経や免疫系、内分泌系に影響を与え、バランスを崩す原因となり、身体に不調が現れるのです。 心身症の治療は、身体の面と心の面の両方から行う必要があります。身体の治療だけでは心身症は治せません。身体に実際に症状が現れているので、薬物治療などで症状を抑えながら、心の治療を行います。
心身症の治療は、身体の面と心の面の両方から行う必要があります。身体の治療だけでは心身症は治せません。身体に実際に症状が現れているので、薬物治療などで症状を抑えながら、心の治療を行います。 起立性調節障害とは、自律神経失調症の一種ではありますが、とくに年代が
起立性調節障害とは、自律神経失調症の一種ではありますが、とくに年代が 起立性調節障害は、自律神経の何らかの不具合によって起こる循環の調節障害の一つです。これは脳への血流や上半身への循環障害のために、日常生活が送れないものです。
起立性調節障害は、自律神経の何らかの不具合によって起こる循環の調節障害の一つです。これは脳への血流や上半身への循環障害のために、日常生活が送れないものです。 起立性調節障害の原因は、実際にはよくわかっていません。しかし、自律神経のアンバランスということが何かしらの原因で起こっている状況です。そして、自律神経の不調により、血圧を一定に保つ調整ができないのです。
起立性調節障害の原因は、実際にはよくわかっていません。しかし、自律神経のアンバランスということが何かしらの原因で起こっている状況です。そして、自律神経の不調により、血圧を一定に保つ調整ができないのです。 起立性調節障害の治療は、早期の対応が必要となります。できれば子供さんの体調不良などの変化に周囲が気づき、積極的に検査・治療を受けさせると言った周囲のサポートが必要です。
起立性調節障害の治療は、早期の対応が必要となります。できれば子供さんの体調不良などの変化に周囲が気づき、積極的に検査・治療を受けさせると言った周囲のサポートが必要です。 口腔内セネストパチーとは、歯や歯ぐき、舌やのどの奥など口腔内に関する異常や不快感を症状とする疾患です。
口腔内セネストパチーとは、歯や歯ぐき、舌やのどの奥など口腔内に関する異常や不快感を症状とする疾患です。 口腔内セネストパチーの症状は、「虫歯による激しい疼き」や「喉が炎症をおこして痛む」といった明確なものではありません。やや抽象的な感覚で「不快感」に類するものであるといえます。
口腔内セネストパチーの症状は、「虫歯による激しい疼き」や「喉が炎症をおこして痛む」といった明確なものではありません。やや抽象的な感覚で「不快感」に類するものであるといえます。 口腔内セネストパチーの原因は、先に述べましたように精神的な要素が関係しています。決して、口腔内に生じる通常の疾患が原因ではないのです。ただ、抜歯や噛み合わせの調整などの歯科治療の不適合などが、発症のきっかけとなっているケースもあります。
口腔内セネストパチーの原因は、先に述べましたように精神的な要素が関係しています。決して、口腔内に生じる通常の疾患が原因ではないのです。ただ、抜歯や噛み合わせの調整などの歯科治療の不適合などが、発症のきっかけとなっているケースもあります。 口腔内セネストパチーの治療は、不快感を訴えている部位に問題がないか詳しく検査をする必要があります。口腔内セネストパチーそのものが発症していると最初から断言できるわけではないのです。別の疾患である可能性を、全て否定できるか調べることが先決です。
口腔内セネストパチーの治療は、不快感を訴えている部位に問題がないか詳しく検査をする必要があります。口腔内セネストパチーそのものが発症していると最初から断言できるわけではないのです。別の疾患である可能性を、全て否定できるか調べることが先決です。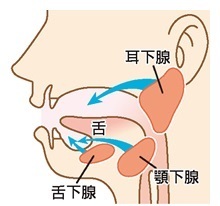 口腔内乾燥症とは、唾液量が減少し口腔内が乾燥する疾患です。様々な理由により唾液が分泌されにくくなり、口の中の渇きを感じます。
口腔内乾燥症とは、唾液量が減少し口腔内が乾燥する疾患です。様々な理由により唾液が分泌されにくくなり、口の中の渇きを感じます。 口腔内乾燥症の症状は、唾液の分泌量が減ることから起こります。口腔内に違和感がある軽い症状から、重症化していくと別の疾患を発症することにもなります。
口腔内乾燥症の症状は、唾液の分泌量が減ることから起こります。口腔内に違和感がある軽い症状から、重症化していくと別の疾患を発症することにもなります。 鼻からでなく、口を開けて呼吸すると唾液が外気に触れ蒸発し、口の中は乾燥します。あえて口呼吸をしなければならない背景には、習慣、耳鼻咽喉系の疾患をかかえているケースがあります。アレルギー性の鼻炎や副鼻腔炎(ふくびくうえん)、かぜによる鼻づまりなどです。
鼻からでなく、口を開けて呼吸すると唾液が外気に触れ蒸発し、口の中は乾燥します。あえて口呼吸をしなければならない背景には、習慣、耳鼻咽喉系の疾患をかかえているケースがあります。アレルギー性の鼻炎や副鼻腔炎(ふくびくうえん)、かぜによる鼻づまりなどです。 渇きを感じてからではなく、そうなる前に水分を補給することが大切です。一度にたくさんの量を飲むのでなく、少量ずつこまめに摂取するのが良いでしょう。
渇きを感じてからではなく、そうなる前に水分を補給することが大切です。一度にたくさんの量を飲むのでなく、少量ずつこまめに摂取するのが良いでしょう。 一般的なオーラルケア商品はドラッグストアでも販売されていますが、口腔内乾燥症と診断された場合、専門の医師に処方してもらいましょう。
一般的なオーラルケア商品はドラッグストアでも販売されていますが、口腔内乾燥症と診断された場合、専門の医師に処方してもらいましょう。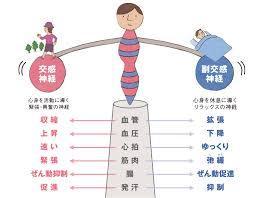 自律神経失調症とは、自律神経が乱れることでいろいろな不調が現れる病気です。
自律神経失調症とは、自律神経が乱れることでいろいろな不調が現れる病気です。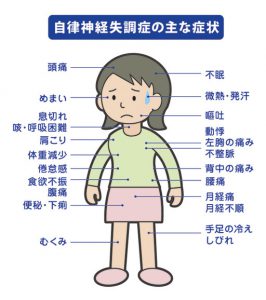
 人間関係(精神的ストレス)や疲労(身体的ストレス)など、私達の周りにはストレスのもととなるものが溢れています。どのようなストレスであれ、蓄積することで自律神経が乱れやすくなります。
人間関係(精神的ストレス)や疲労(身体的ストレス)など、私達の周りにはストレスのもととなるものが溢れています。どのようなストレスであれ、蓄積することで自律神経が乱れやすくなります。
 更年期障害とは、性ホルモンが急激に減少することでいろいろな症状が引き起こされる病気です。
更年期障害とは、性ホルモンが急激に減少することでいろいろな症状が引き起こされる病気です。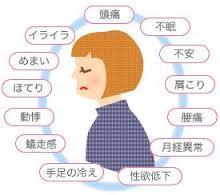 更年期障害の症状は、大きく3つに分類することができます。
更年期障害の症状は、大きく3つに分類することができます。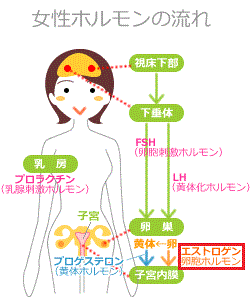 更年期障害の原因は、性ホルモンの低下と考えられています。女性は年齢を重ねると、卵巣の機能が低下していきます。
更年期障害の原因は、性ホルモンの低下と考えられています。女性は年齢を重ねると、卵巣の機能が低下していきます。 更年期障害の治療は、主に婦人科で行われます。更年期障害の治療法には、いくつかの選択肢があります。
更年期障害の治療は、主に婦人科で行われます。更年期障害の治療法には、いくつかの選択肢があります。